La spalla congelata, conosciuta anche come capsulite adesiva, è una delle condizioni più dolorose e limitanti che possiamo incontrare nel nostro centro Fisiorehab360 a Carrara. Si tratta di una patologia complessa, caratterizzata da una progressiva rigidità articolare, da un dolore persistente e da una riduzione significativa dei movimenti dell’articolazione gleno-omerale. In questo articolo vogliamo approfondire in modo completo tutto ciò che riguarda la spalla congelata: dalle cause ai sintomi, dalle fasi della patologia ai trattamenti più efficaci, fino al ruolo fondamentale della fisioterapia, dell’osteopatia e della terapia manuale nel percorso di recupero.
Il nostro obiettivo è offrire una guida chiara e completa a chi sta vivendo questo problema e cerca informazioni affidabili e soluzioni concrete. La capsulite adesiva può essere estremamente frustrante, poiché limita attività quotidiane semplici e basilari come alzare il braccio, vestirsi, afferrare un oggetto o perfino dormire sul fianco. Tuttavia, comprendere cosa sta accadendo all’interno dell’articolazione è il primo passo verso un percorso di cura efficace.
Con oltre quindici anni di esperienza nella riabilitazione della spalla, abbiamo aiutato centinaia di persone a ritrovare mobilità, funzionalità e qualità di vita. La buona notizia è che, seppur lenta, la guarigione è possibile e nella maggior parte dei casi porta a un recupero completo. La corretta gestione dei sintomi e la scelta delle strategie terapeutiche più adeguate sono la chiave per abbreviare i tempi e limitare le conseguenze della rigidità articolare.
Cos’è la spalla congelata
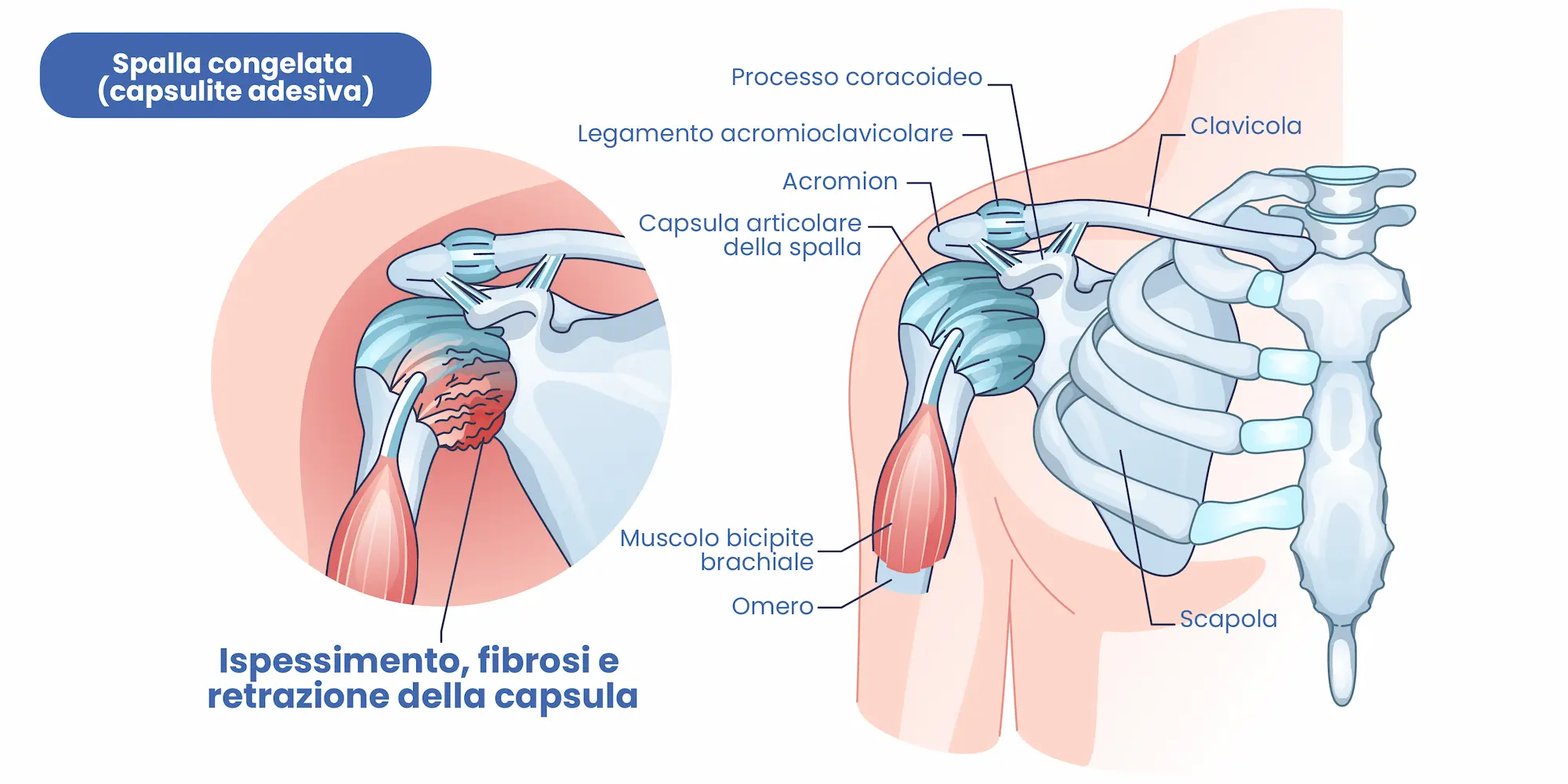
La spalla congelata è una condizione in cui la capsula articolare della spalla — una sorta di involucro fibroso che avvolge l’articolazione — diventa progressivamente rigida, ispessita e meno elastica. Questo processo porta alla formazione di aderenze interne e alla riduzione dello spazio articolare, causando dolore, limitazione del movimento e una sensazione di blocco.
Questa patologia colpisce in particolare la fascia d’età tra i 40 e i 60 anni e risulta leggermente più frequente nelle donne. Spesso si associa a condizioni come diabete, patologie tiroidee, malattie autoimmuni, oppure a periodi di immobilità prolungata della spalla, come in seguito a interventi chirurgici o traumi.
Nonostante sia una condizione ben definita clinicamente, ancora oggi non esistono cause univoche e certe. Si parla infatti di un processo infiammatorio cronico che coinvolge la capsula articolare, portandola a ispessirsi e contrarsi.
Le fasi della spalla congelata
Prima di entrare nei dettagli dei trattamenti, è fondamentale comprendere che la spalla congelata non si manifesta improvvisamente in forma completa, ma attraversa tre fasi principali, ciascuna con caratteristiche e necessità terapeutiche specifiche. Conoscere queste fasi ci permette di personalizzare al meglio il percorso di riabilitazione.
Ogni fase presenta una combinazione peculiare di dolore, infiammazione e rigidità, e il loro riconoscimento è essenziale per capire la durata della patologia e le aspettative realistiche di recupero. Anche se l’evoluzione clinica può variare da persona a persona, la struttura in tre tempi è generalmente osservabile nella maggior parte dei casi. Entriamo ora nel dettaglio.
Fase del congelamento (freezing)
La fase del congelamento è caratterizzata principalmente da dolore acuto e progressivo, spesso intenso anche a riposo e durante la notte. In questa fase iniziano le prime limitazioni funzionali, ma il sintomo predominante rimane il dolore, legato all’infiammazione della capsula articolare.
Notiamo spesso che i pazienti riferiscono un dolore localizzato nella regione anteriore o laterale della spalla, che tende ad aggravarsi con i movimenti in elevazione, rotazione esterna e attività sopra la testa. Durante questa fase il sonno diventa difficoltoso, soprattutto se si tenta di dormire sul lato colpito.
Il movimento diminuisce gradualmente, ma è ancora la sintomatologia dolorosa a limitare le attività quotidiane. Questa fase può durare da 2 a 9 mesi, e la priorità terapeutica è quella di ridurre l’infiammazione, proteggere i tessuti e prevenire la degenerazione funzionale.
Fase congelata (frozen)
In questa fase il dolore tende a diminuire, ma compare un elemento clinico molto significativo: la rigidità marcata. L’articolazione diventa progressivamente più bloccata, con grosse difficoltà nei movimenti di rotazione esterna, elevazione del braccio e raggiungimento della zona lombare o dietro la schiena.
È proprio in questa fase che la capsula articolare risulta più contratta e meno elastica, generando la sensazione di “spalla bloccata”. Le attività quotidiane diventano difficili: vestirsi, agganciarsi il reggiseno, prendere un oggetto in alto o infilare la cintura di sicurezza può essere complicato e talvolta impossibile.
Sebbene il dolore sia meno intenso, la limitazione articolare è il sintomo dominante e può durare diversi mesi. È in questo periodo che il percorso fisioterapico assume un ruolo chiave per recuperare gradualmente l’ampiezza di movimento e prevenire compensi posturali.
Fase dello scongelamento (thawing)
L’ultima fase è quella del recupero progressivo dei movimenti. La rigidità diminuisce lentamente, la capsula articolare torna gradualmente più elastica e le funzioni della spalla migliorano mese dopo mese.
È una fase che richiede pazienza: il recupero può durare da 6 mesi fino a 2 anni, ma con il corretto supporto fisioterapico è possibile accelerare notevolmente i tempi. In questa fase è fondamentale il lavoro mirato sulla mobilità articolare, il potenziamento muscolare della cuffia dei rotatori e della scapola, e il recupero della coordinazione del movimento.

Cause, fattori di rischio e diagnosi della spalla congelata
La comprensione delle cause e dei fattori di rischio è fondamentale per prevenire recidive e impostare un piano terapeutico personalizzato. Anche se la spalla congelata ha un’origine multifattoriale, esistono elementi ricorrenti che possono predisporre una persona allo sviluppo di questa patologia.
Spesso osserviamo che, quando informiamo correttamente i pazienti sulle basi del problema, questi affrontano con maggiore consapevolezza il percorso di cura. Per questo motivo è importante esaminare in modo approfondito i fattori legati alla comparsa della capsulite adesiva e comprendere come viene formulata una corretta diagnosi clinica.
Cause e fattori di rischio
Le cause esatte della spalla congelata non sono ancora completamente chiarite, ma sappiamo che il problema nasce da una combinazione di infiammazione cronica, ispessimento della capsula articolare e riduzione dello spazio articolare. Questi cambiamenti determinano la perdita della normale elasticità della capsula.
Esistono però diversi fattori che aumentano il rischio di sviluppare questa patologia:
- Diabete: i pazienti diabetici hanno fino a cinque volte più probabilità di sviluppare una spalla congelata.
- Patologie tiroidee: sia ipotiroidismo che ipertiroidismo possono influenzare la qualità dei tessuti.
- Immobilizzazione prolungata, ad esempio dopo un intervento chirurgico, una frattura o una lesione alla cuffia dei rotatori.
- Traumi che portano alla riduzione dei movimenti per dolore.
- Malattie autoimmuni o metaboliche.
- Stile di vita sedentario, che riduce la circolazione articolare e la qualità dei tessuti.
Questi elementi non determinano da soli la comparsa della capsulite adesiva, ma rappresentano fattori importanti da valutare nella presa in carico del paziente.
Come si diagnostica la spalla congelata
La diagnosi della spalla congelata è essenzialmente clinica. Ci basiamo infatti su una valutazione completa della storia del paziente, del dolore, dei limiti funzionali e dell’ampiezza dei movimenti attivi e passivi.
La caratteristica più importante è la limitazione della rotazione esterna, spesso accompagnata da una riduzione dell’abduzione e della flessione della spalla. Questi segni sono molto specifici per la capsulite adesiva.
Gli esami strumentali come ecografia, radiografia o risonanza magnetica non sono indispensabili per la diagnosi, ma possono essere utilizzati per escludere altre patologie come lesioni della cuffia dei rotatori, artrosi gleno-omerale o conflitto subacromiale.
Trattamenti per la spalla congelata e come possiamo aiutarti
La gestione della spalla congelata richiede un approccio personalizzato e basato sulle evidenze scientifiche, con l’obiettivo di ridurre dolore e infiammazione nelle prime fasi, recuperare la mobilità nella fase centrale e ripristinare forza e funzionalità nella fase finale.
Nel nostro centro Fisiorehab360 a Carrara utilizziamo metodiche avanzate di fisioterapia, osteopatia, terapia manuale, insieme a protocolli di esercizi personalizzati e terapie specifiche per il controllo del dolore. Ogni persona viene valutata per comprendere la fase in cui si trova e strutturare un percorso di recupero efficace e progressivo.
Il ruolo della fisioterapia nella spalla congelata
La fisioterapia rappresenta il trattamento più efficace e scientificamente supportato per la spalla congelata. Il nostro compito è quello di guidare il paziente in ogni fase della patologia, modulando gli interventi in base al livello di dolore e rigidità.
Durante la prima fase, lavoriamo sulla riduzione del dolore, utilizzando tecniche delicate, mobilizzazioni leggere e terapie fisiche come laser o tecar, quando indicato. Il nostro obiettivo principale è evitare movimenti aggressivi che potrebbero peggiorare il processo infiammatorio.
Nella fase congelata, invece, la fisioterapia diventa più focalizzata sul recupero dell’ampiezza del movimento attraverso mobilizzazioni articolari specifiche, stretching mirati e tecniche di rilascio miofasciale. La costanza è fondamentale.
Durante la terza fase, introduciamo esercizi più dinamici per recuperare forza, stabilità scapolare e controllo motorio, fondamentali per prevenire recidive.
Le mobilizzazioni articolari
Le mobilizzazioni articolari sono una parte essenziale del trattamento della capsulite adesiva. Grazie a tecniche delicate e progressivamente più profonde, possiamo ridurre la rigidità capsulare e migliorare lo scorrimento delle superfici articolari.
La nostra esperienza ci insegna che ogni paziente risponde in modo diverso alle mobilizzazioni. Per questo motivo adattiamo costantemente la tecnica all’intensità del dolore e allo stato della capsula. Ci concentriamo in particolare su:
- mobilizzazioni del capo omerale in tutte le direzioni,
- tecniche per migliorare la rotazione esterna, quasi sempre compromessa,
- mobilizzazione della scapola, spesso rigida e poco mobile in queste condizioni.
Il lavoro manuale mirato sulle articolazioni permette una riduzione progressiva delle aderenze capsulari e una migliore qualità del movimento, senza forzature e nel rispetto dei tempi biologici.
Esercizi terapeutici per il recupero della spalla
Gli esercizi terapeutici rappresentano una parte fondamentale del percorso di recupero. Non si tratta di un semplice rinforzo muscolare, ma di un lavoro progressivo che permette di riacquisire mobilità, elasticità e funzionalità.
Durante le prime fasi proponiamo esercizi dolci e controllati, con l’obiettivo di ridurre la sensazione di blocco e mantenere attiva l’articolazione senza aumentare l’infiammazione. In questa fase utilizziamo spesso esercizi pendolari, mobilizzazioni assistite e movimenti passivi guidati.
Nella fase centrale introduciamo esercizi più mirati al recupero della mobilità articolare, come movimenti in elevazione, rotazione e abduzione con elastici o bastoni. Il paziente impara a ritrovare una corretta sinergia tra scapola e omero.
Nella fase finale, invece, lavoriamo sulla forza e sulla stabilità, con esercizi che coinvolgono la cuffia dei rotatori, il deltoide e i muscoli stabilizzatori della scapola. Questo permette un recupero completo della funzione e previene future recidive.
Osteopatia e terapia manuale: un supporto fondamentale
Accanto alle tecniche fisioterapiche, l’osteopatia e la terapia manuale rappresentano strumenti preziosi nel trattamento della spalla congelata. Grazie a tecniche specifiche e delicatamente applicate, possiamo agire non solo sulla capsula articolare ma anche sulle strutture correlate come muscoli, fascia, cervicale e torace.
L’approccio osteopatico si focalizza sull’equilibrio globale del corpo e sulla riduzione delle tensioni che possono contribuire al mantenimento della rigidità articolare. La terapia manuale agisce invece direttamente sul tessuto capsulare, sui muscoli periarticolari e sulle strutture connesse per migliorare mobilità e funzione.
Cosa aspettarsi dal percorso di recupero
La spalla congelata è una patologia che richiede tempo, costanza e guidance professionale. Non esistono soluzioni immediate, ma un percorso ben strutturato permette di ridurre significativamente i tempi di recupero e prevenire complicazioni.
Nel nostro centro accompagniamo i pazienti in tutte le fasi della guarigione, con un approccio personalizzato e basato sulle evidenze scientifiche.


